Des os solides pour un squelette vivant
Notre squelette se renouvelle chaque jour. Avec le manque d’exercice physique, une mauvaise alimentation ou l’avancée en âge, la perte osseuse peut prendre le pas sur sa régénération et favoriser les fractures, signal d’alerte de l’ostéoporose. Comment limiter les risques ?
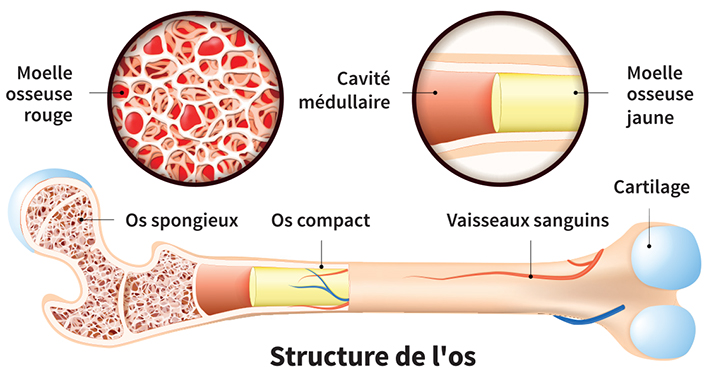
L’os est un tissu solide en constant remodelage. Appelée os compact (ou cortical), sa partie périphérique dure est composée principalement de protéines (comme le collagène) et de cristaux minéraux (hydroxyapatite) jouant un rôle fondamental dans sa solidité structurelle et sa résistance. Sa partie interne (os spongieux ou trabéculaire) est plus tendre et moins dense. Tissu remplissant les espaces de l’os trabéculaire, la moelle osseuse (rouge) contient des cellules spécialisées y compris des cellules souches qui produisent les cellules sanguines. Entouré de nerfs et irrigué par des vaisseaux sanguins, l’os joue cinq rôles principaux : le soutien des muscles et de la peau, la protection des organes vitaux, la réalisation des mouvements, le stockage des minéraux comme le calcium ou le phosphore et la formation des globules rouges et blancs.
Les os se régénèrent en permanence
Les os se reconstruisent en permanence pour rester solides. Endommagés, ils sont remplacés par des os sains grâce aux ostéoclastes qui détruisent l’ancien os et les ostéoblastes qui fabriquent le nouvel os. C’est le seul organe capable de s’auto-reconstruire, en cas de fracture ! Avant l’âge de 50 ans, ces phénomènes sont en équilibre mais, au-delà, les hormones sexuelles, dont les taux chutent lors de la ménopause chez les femmes par exemple, perturbent le remodelage osseux. Maladie diffuse du squelette, l’ostéoporose est caractérisée par une diminution de la densité de l’os et des altérations de sa qualité entraînant une baisse de sa résistance. Comme le rappelle la Journée mondiale de l’ostéoporose organisée chaque année le 20 octobre, cette maladie concerne plus de 4 millions de femmes ménopausées en France. À l’origine de plus de 480 000 fractures par an, cette maladie silencieuse, dont la fréquence augmente avec l’âge, a des conséquences en termes de qualité de vie et de mortalité. Elle provoque une fragilisation de l’os et une augmentation du risque de fracture. L’ostéoporose évolue généralement sans se faire remarquer et c’est souvent après une fracture qu’elle est diagnostiquée. Outre ces ruptures osseuses de plus en plus fréquentes surtout au niveau du fémur ou du poignet, elle se manifeste par des fractures vertébrales à l’origine d’un rapetissement, des déformations de la colonne vertébrale et surtout des douleurs au niveau du dos. Or, elle est très mal prise en charge selon le Dr Laurent Grange, rhumatologue au CHU Grenoble Alpes. « 85 % des personnes qui sortent de l’hôpital après une fracture liée à une fragilité osseuse ne sont pas traitées actuellement en France. En 2030, il y aura plus de 24 % de fractures en raison de la non prise en charge de l’ostéoporose », explique-t-il rappelant que cette maladie concerne aussi les hommes. Ainsi, 1 homme sur 5 de plus de 50 ans serait concerné en raison du vieillissement.
Indispensable calcium
Pour prévenir les fractures et l’ostéoporose, il est important de faire le plein de calcium car ce minéral donne de la solidité à la charpente. Chaque jour une fraction du calcium des os est métabolisée et utilisée par le corps et il faut donc la trouver dans notre alimentation. « Tout au long de la vie, il faut des apports en calcium codifiés c’est-à-dire 900 mg durant la vie adulte, 1 200 mg à l’adolescence ou pendant la grossesse et 1 200 mg par jour après la ménopause », indique le Dr Grange.
En pratique, vous devez consommer un produit laitier à chaque repas, ce qui suffit ainsi à couvrir les deux tiers des besoins quotidiens, le reste étant fourni par une alimentation équilibrée.
Un produit laitier, qu’il soit entier, écrémé ou allégé, contient le même taux de calcium. Mais certains sont plus riches que d’autres. Le parmesan, par exemple, contient 1,3 g de calcium pour 100 g, comme tous les fromages à pâte cuite ou compacte (emmental, gruyère, comté). Mettez aussi à votre menu des féculents, comme des pois cassés par exemple, des légumes crucifères et des fruits secs. Pensez également aux eaux minérales. « L’eau minérale Courmayeur apporte 557 mg de calcium par litre et n’est pas salée. C’est une eau que je prescris aux patients qui supportent mal les produits laitiers. Contenant 549 mg/l de calcium, l’Hépar est aussi à conseiller surtout quand on est constipé », explique le Dr Grange. Ne négligez pas non plus les protéines car il existe une relation entre les protéines animales et le métabolisme osseux. Pour un apport optimal, il vous suffit de manger une fois par jour au choix : de la viande blanche, de la viande rouge (mais uniquement une fois par semaine), du poisson, de la volaille ou des œufs. Vous pouvez également compléter par certains aliments riches en protéines végétales tels les légumes (brocolis, épinards…), les légumineuses (haricots blancs ou pois chiches), les céréales complètes (quinoa ou seigle) mais aussi les amandes, le tofu ou le persil.
Des études épidémiologiques ont, également, suggéré que les régimes riches en vitamine K étaient associés à un risque plus faible de fractures de la hanche chez les personnes âgées. Cette vitamine se cache principalement dans les légumes verts et elle participe en effet à la minéralisation des os. Des apports de 200 à 500 microgrammes par jour sont nécessaires. En plus du calcium, plusieurs nutriments sont indispensables à la santé des os comme plus particulièrement la vitamine D (voir encadré ci-dessous) mais aussi le magnésium, le zinc, le cuivre, le manganèse, le bore, le phosphore et le fluor.
Du sport mais avec des micro-chocs !
Même s’il n’est pas suffisant à lui seul, l’exercice physique permet de maintenir dans une certaine mesure la masse osseuse. Les études démontrent qu’une activité physique d’une heure, pratiquée deux ou trois fois par semaine pendant un à trois ans, favorise la stabilisation de la perte osseuse. « L’activité physique favorise la stimulation osseuse et en particulier les activités physiques avec micro-chocs. Les micro-chocs stimulent, en effet, des petites cellules appelées ostéocytes qui commandent la fabrication osseuse dans l’os. C’est la raison pour laquelle la marche et la course sont plus indiquées que le vélo et la natation quand on souffre d’ostéoporose », complète le Dr Grange. L’exercice physique peut également avoir un effet positif sur la bonne santé des muscles et la perception de la position des différentes parties du corps limitant ainsi le risque de chutes. Deux séances de sport par semaine suffisent et, après la cinquantaine, si on n’est pas entraîné, il est préférable d’éviter les sports à risque de traumatismes comme le ski ou la musculation qui supposent des efforts brutaux. En revanche, vous pouvez pratiquer du yoga, du taï-chi, du qi gong ou de la danse pour travailler l’équilibre et réduire ainsi le risque de chutes mais aussi et bien sûr des exercices ciblés de gymnastique ou le Pilates qui renforcent les muscles présents dans les zones de fractures ostéoporotiques.
Gare à certains mouvements
Les tassements des vertèbres représentent les fractures les plus fréquentes. Pourtant, il serait simple de les prévenir en évitant par exemple de soulever une charge avec le haut du corps penché en avant. La bonne habitude à prendre ? Pliez plutôt les genoux et conservez le dos bien droit pendant que vous la déplacez. Faites-vous aider autant que possible pour transporter des éléments trop lourds. De même, quand vous faites votre lit, pensez à vous mettre plutôt à genoux. Remplacez vos sacs de course par des caddies et vos sacs de voyage par des valises à roulettes. Enfin, pour limiter les risques de chutes, méfiez-vous des surfaces glissantes ou des fils électriques qui traînent dans les pièces de vie, etc. En bref, veillez à adopter une bonne posture en toute occasion pour préserver cette précieuse ossature !
Dossier rédigé par Violaine Chatal / © CIEM
Les fonctions endocriniennes de l’os
Des études ont montré que l’os était un organe endocrine à part entière qui régule des fonctions vitales. Sécrétée par les ostéoblastes et entrant dans la composition de l’os, l’ostéocalcine assume en effet plusieurs missions essentielles. Elle joue ainsi un rôle concernant la régulation de la glycémie, la biosynthèse de la testostérone, la stimulation de la sécrétion d’insuline ou encore la réponse au stress grâce à son implication dans le métabolisme énergétique.
La vitamine D, essentielle aux tissus osseux
« Pour anticiper le risque d’ostéoporose, il est nécessaire d’avoir un apport suffisant en vitamine D, soit 800 unités par jour, tout au long de sa vie car cette vitamine favorise l’absorption et la fixation du calcium par les os. Elle est synthétisée principalement grâce au soleil : il suffit d’exposer 15-20 minutes ses bras, ses mains, ses avant-bras et son visage en dehors des heures trop chaudes en été », conseille le Dr Grange. « Cependant, avec l’âge, la peau vieillissant, la fabrication en vitamine D est de moins en moins efficace. Il faut donc globalement supplémenter les personnes âgées en vitamine D », ajoute-t-il.

Trois questions au… Dr Laurent Grange, rhumatologue au CHU Grenoble Alpes et auteur du livre Stop à l’arthrose*.
Quand consulter en cas de suspicion d’ostéoporose ?
Il faut consulter son médecin après une fracture survenue après l’âge de 50 ou 60 ans provoquée par une chute de sa hauteur mais aussi après des fractures plus graves comme celles de la hanche, du bassin, des vertèbres, du fémur ou du genou. Il faut également prendre l’avis d’un médecin si on a des parents du premier degré qui ont déjà eu une fracture du col du fémur, si on est une femme maigre ou si on a eu une ménopause précoce. Parmi les autres facteurs de risque de l’ostéoporose figurent le tabac et l’alcool, des apports vitaminiques et/ou calciques insuffisants, la prise de certains médicaments comme les corticoïdes de façon prolongée, ainsi que certaines maladies comme les maladies thyroïdiennes. Le diagnostic de cette maladie repose sur un interrogatoire complet, un examen médical et une densitométrie osseuse, qui permet de mesurer la densité minérale osseuse (DMO).
Quels sont les traitements de cette maladie ?
Globalement, notre squelette se renouvelle tous les 10 ans.
À la ménopause, en raison de la baisse hormonale, la destruction osseuse devient supérieure à la formation osseuse. D’autre part, l’os se renouvelle plus vite mais perd dans le même temps en qualité. Certains traitements de l’ostéoporose ont donc pour objectif de ralentir ce remodelage osseux afin que l’os puisse se fabriquer lentement et solidement. Ils permettent de réduire le risque fracturaire jusqu’à plus de 70 %. Ils reposent sur des biphosphonates, des médicaments qui sont des anti-résorbeurs et qui vont ralentir le remodelage osseux. Un autre anti-résorbeur (le denosumab) dissocie l’activité entre les ostéoblastes et les ostéoclastes et donc ralentit le remodelage osseux. Le raloxifene est un autre anti-résorbeur qui abaisse le remodelage osseux à peu près au niveau pré-ménopausique. Le traitement hormonal est, lui aussi, un anti-résorbeur mais il n’est prescrit qu’en cas de troubles climatériques et pas après 65 ans. Enfin, le teriparatide est un médicament à base de parathormone (PTH) qui va stimuler la formation osseuse.
Sur quoi reposent les travaux de recherche ?
Ils reposent sur des médicaments ostéoformateurs comme les inhibiteurs de la sclérostine qui sont sortis mais ne sont pas remboursés en France contrairement à ce qui se fait dans certains pays d’Europe. Les travaux de recherche portent aussi sur d’autres formes des molécules déjà présentes sur le marché. Ainsi la PTH, qui est administrée sous forme d’injections, est déjà sortie sous forme de spray ce qui est beaucoup moins contraignant. D’autres molécules sont testées de même que certains médicaments habituellement prescrits pour d’autres maladies. La recherche est très active dans ce domaine et des progrès existent. Encore faut-il que les patients puissent être pris en charge et traités !
* Stop à l’arthrose, Dr Laurent Grange, Éditions Solar.