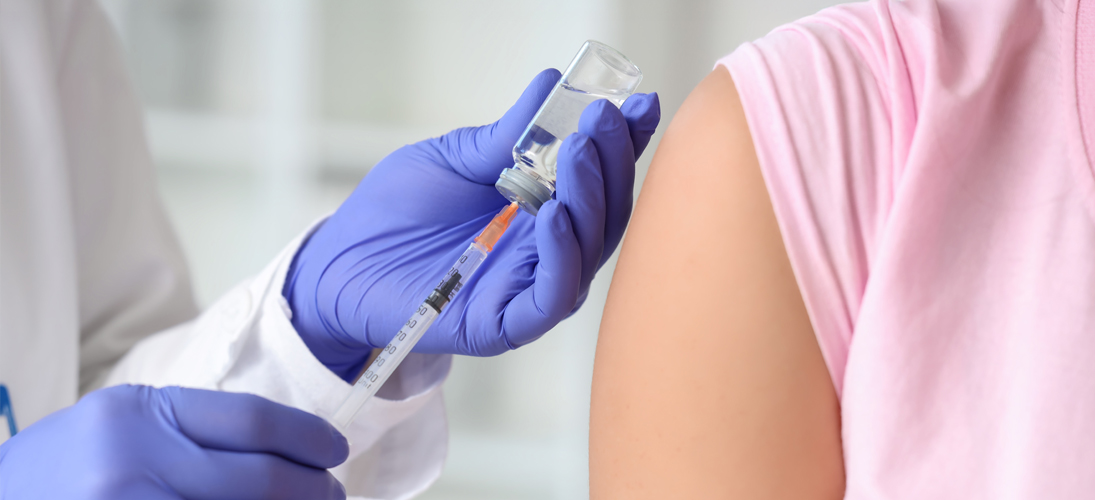
Qu’est-ce que la contraception injectable ?
Une simple injection et la promesse de trois mois de tranquillité. En théorie, l’idée est séduisante, mais en pratique, les progestatifs injectables sont peu prescrits en France. Pour quelles raisons ?
Dispositif intra-utérin, implant, pilule, patch… La panoplie des modes de contraception féminine est très variée. Mais il en est un que l’on connaît peu. Pour cause, il est assez peu prescrit : le contraceptif injectable. Il contient une hormone de synthèse – l’acétate de médroxyprogestérone – et est délivré par voie intramusculaire à un rythme trimestriel. Son administration inhibe l’ovulation, augmente la viscosité de la glaire cervicale utérine et modifie l’endomètre (la paroi de l’utérus) empêchant la nidation de l’ovule fécondé. Cette méthode contraceptive à effet prolongé possède une efficacité théorique de 99,7 % lorsque le calendrier d’administration toutes les douze semaines est strictement respecté.
Avec les progestatifs injectables, l’avantage est l’absence de risque d’oubli. Cette caractéristique explique une prescription, principalement au sein des centres de santé sexuelle ou en consultations hospitalières, chez les femmes présentant d’importantes difficultés d’observance, en particulier celles suivies pour des troubles psychiatriques, vivant en institution pour handicap, ou nécessitant un encadrement étroit car ne pouvant assurer la gestion d’une prise quotidienne. Ce mode d’administration est parfois retenu pour des motifs de discrétion, notamment chez des mineures.
Une longue liste de contre-indications et d’effets indésirables
Mais si la diffusion de ce mode de contraception reste très confidentielle, c’est qu’il y a plusieurs bémols. Et en premier lieu, la longue liste des contre-indications, à commencer par le cancer du sein et de l’endomètre, l’obésité, le diabète, l’hypertension artérielle, les maladies hépatiques ainsi que les pathologies thromboemboliques artérielles et veineuses.
En outre, comme les progestatifs injectables induisent une diminution du taux physiologique d’œstrogènes, ils sont susceptibles d’entraîner une baisse de la densité minérale osseuse et donc de favoriser l’ostéoporose chez les femmes à risque. Il est fortement contre-indiqué chez celles ayant ou ayant eu un méningiome. La liste des effets indésirables potentiels est, elle aussi, importante. D’où le rappel de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) émis le 5 janvier 2026 : « leur indication est limitée aux cas où il n’est pas possible d’utiliser d’autres méthodes contraceptives car ils présentent de nombreux effets secondaires. » Parmi ceux-ci, certains sont « très fréquents » (plus de 10 % des femmes) comme la nervosité, les céphalées, les douleurs abdominales ainsi qu’une augmentation du poids de plusieurs kilos. Les manifestations qualifiées de « fréquentes » (1 à 10 % des femmes) incluent une diminution de la libido, des vertiges, des nausées, des ballonnements, une alopécie, de l’acné, des éruptions cutanées, une mastodynie (douleurs mammaires) et des leucorrhées (pertes vaginales). L’irrégularité des règles ou leur disparition est fréquente, parfois associée à des saignements irréguliers. Quant aux effets « peu fréquents », ce sont des troubles du sommeil avec insomnie ou somnolence, des convulsions, des bouffées de chaleur, une pilosité augmentée, une urticaire ainsi que des démangeaisons. Pour ces raisons, mais également pour la contrainte de la piqûre trimestrielle, ces progestatifs injectables sont prescrits dans de rares cas. Les gynécologues leur préfèrent, en cas d’observance qui laisse à désirer, des solutions mieux tolérées, telles que les dispositifs intra-utérins (le DIU au lévonorgestrel, efficace pendant huit ans) ou encore l’implant contraceptif (trois ans).
Hélène Joubert